Ung thư vú là loại ung thư phổ quát và là nguyên nhân gây ra tử vong hàng đầu do ung thư ở nữ giới hiện nay. Điều đáng lo lại là chứng bệnh đang có xu hướng ngày càng trẻ hóa, song nhiều chị em lại không hề biết tới các yếu tố tiến hành tăng nguy cơ mắc ung thư vú để chủ động chăm sóc sức khỏe, thăm xét nghiệm và điều trị chứng bệnh ở thời kỳ sớm. Vậy nên, việc hiểu rõ các yếu tố rủi ro dẫn tới nguyên nhân ung thư vú sẽ giúp cho chị em phòng tránh tốt hơn nguy cơ mắc chứng bệnh.

Ung thư vú là chứng bệnh gì?
Ung thư vú (breast cancer) là tình trạng chứng bệnh tại vì sao các tế bào ở vú tiến triển không kiểm soát, tạo ra u bướu ác tính. Các tế bào ung thư có thể lan rộng ra toàn bộ vú và di căn sang các cơ quan không tương tự trên cơ thể.
Theo thống kê của Globocan năm 2020, tỷ lệ mắc ung thư vú trên toàn cầu ở nữ giới là 24.5%, cao nhất trong số các loại ung thư ở phụ nữ. Tại Việt Nam, mỗi năm có tầm khoảng 21.555 ca mắc mới và hơn 9.315 người tử vong do ung thư vú.
Nguyên nhân ung thư vú
Cho tới nay, nguyên nhân gây ra ung thư vú vẫn chưa được xác định rõ ràng. Tuy nhiên, các chuyên gia từng hiểu được ung thư vú thường bắt đầu từ các tế bào trong ống dẫn sữa (ung thư biểu mô ống tuyến vú xâm lấn). Nguyên nhân gây ra ung thư vú cũng có thể bắt đầu trong mô tuyến thường hay còn gọi là tiểu thùy (ung thư biểu mô tiểu thùy tuyến vú xâm lấn) hoặc trong tế bào thường hay mô không tương tự nằm bên trong vú.
Ngoài ra, các nhà khoa học cũng từng xác định các yếu tố nội tiết, thói quen sống và môi trường có thể tiến hành tăng hoặc thúc đẩy sự tiến triển ung thư vú. song cũng có nhiều trường hợp không có yếu tố rủi ro lại mắc ung thư vú, trong khi những người không tương tự có yếu tố rủi ro lại không mắc chứng bệnh. Điều này cho xuất hiện, có nguy cơ ung thư vú được gây ra ra bởi sự tương tác phức tạp giữa cấu trúc di truyền và môi trường sống.
Ước tính có tầm khoảng 5 – 10% ca ung thư vú có sự liên quan tới đột biến gene, được di truyền qua nhiều thế hệ trong gia đình. Gen đột biến di truyền có thể tiến hành tăng nguy cơ ung thư vú được xác định là gene 1 (BRCA1) và gene 2 (BRCA2).
Các yếu tố nguy cơ gây ra ung thư vú không thể thế đổi được
1. Giới tính
Sinh ra là phụ nữ thì bạn từng có nguy cơ mắc chứng bệnh ung thư vú. Nam giới cũng có thể gặp phải ung thư vú song chỉ chiếm tầm khoảng 1% các trường hợp.
2. Tuổi tác
Nguyên nhân gặp phải ung thư vú có nguy cơ gia tăng theo lứa tuổi, nhất là sau tuổi 50.

3. Kế thừa những thế đổi gen nhất định
Đột biến gen di truyền BRCA1 và gen BRCA2 là một trong những yếu tố nguy cơ gây ra ung thư vú nổi bật. thường thì, hai gen này tạo ra các protein sửa trị DNA gặp phải hư hỏng. Khi gặp phải đột biến có thể tới sự tiến triển tế bào không thường thì, từ đó dẫn tới ung thư. Đột biết gen cũng là một trong những rủi ro nguyên nhân gây ra ung thư vú.
Nghiên cứu cho xuất hiện, một người phụ nữ có đột biến gen BRCA1 hoặc BRCA2 có tới 7/10 nguy cơ gặp phải ung thư vú trước tuổi 80. Nguy cơ này cũng gặp phải tác động bởi số số lượng các thành viên trong gia đình gặp phải ung thư vú, cụ thể gia đình càng có nhiều người gặp phải ung thư vú thì nguy cơ mắc chứng bệnh của bạn càng cao.
Phụ nữ có một trong những đột biến này gen có nhiều nguy cơ được chẩn đoán mắc chứng bệnh ung thư vú khi còn trẻ, ung thư cả hai bên vú cũng như có nguy cơ cao tiến triển ung thư buồng trứng và một vài chứng bệnh ung thư không tương tự. Ngoài ra, nam giới thừa hưởng một trong những thế đổi gen này cũng có nguy cơ mắc ung thư vú và một vài chứng bệnh ung thư không tương tự cao hơn thường thì.
Các đột biến gen không tương tự có thể dẫn tới ung thư vú di truyền:
- Gen ATM: Gen ATM thường giúp cho sửa trị DNA gặp phải hư hỏng (hoặc tiêu diệt tế bào nếu không thể sửa trị được). Kế thừa 2 bản sao không thường thì của gen này gây ra ra chứng mất điều hòa – giãn mạch. Kế thừa một bản sao không thường thì của gen này có sự liên quan tới tỷ lệ ung thư vú cao ở một vài gia đình.
- Gen PALB2: Gen PALB2 tạo ra một loại protein tương tác với protein do gen BRCA2 tạo ra. Đột biến trong gen này có thể dẫn tới nguy cơ ung thư vú cao hơn.
- Gen TP53: Gen TP53 giúp cho ngăn chặn sự tiến triển của các tế bào có DNA gặp phải hư hỏng. Đột biến di truyền của gen này gây ra ra hội chứng Li-Fraumeni. Những người mắc hội chứng này có nguy cơ mắc ung thư vú, cũng như một vài chứng bệnh ung thư không tương tự như chứng bệnh bạch cầu, u não và sarcoma (ung thư xương hoặc mô liên kết). Đột biến gen này là một nguyên nhân thường ít gặp của chứng bệnh ung thư vú.
- Gen CHEK2: Gen CHEK2 là một gen không tương tự thường giúp cho sửa trị DNA. Đột biến CHEK2 tiến hành tăng nguy cơ ung thư vú.
- Gen PTEN: Gen PTEN thường giúp cho điều chỉnh sự tiến triển của tế bào. Các đột biến di truyền ở gen này có thể gây ra ra hội chứng Cowden, một chứng rối loạn thường ít gặp và có nguy cơ cao mắc cả ung thư và u bướu lành tính (không phải ung thư) ở vú, đường tiêu hóa, tuyến giáp, tử cung và buồng trứng.
- Gen CDH1: Các đột biến di truyền ở gen này gây ra ra ung thư dạ dày lan tỏa di truyền, một loại ung thư dạ dày thường ít gặp. Phụ nữ có đột biến gen này cũng tăng nguy cơ ung thư vú tiểu thùy xâm lấn.
- Gen STK11: Khiếm khuyết gen này có thể dẫn tới hội chứng Peutz-Jeghers. Những người mắc chứng rối loạn này có các đốm sắc tố trên môi và trong miệng, polyp (tăng trưởng không thường thì) trong đường tiết niệu và tiêu hóa, đồng thời có nguy cơ mắc nhiều loại ung thư cao hơn, gồm cả ung thư vú.
Hiện nay, xét nghiệm gen di truyền có thể giúp cho phát hiện các đột biến ở gen BRCA1, BRCA2 và các gen PTEN, TP53,… Thông thường, phương pháp này được chỉ định với những phụ nữ từng được chẩn đoán mắc chứng bệnh ung thư vú hoặc người có các yếu tố nguy cơ mắc ung thư vú cao như có tiền sử gia đình.
4. Có tiền sử gia đình mắc chứng bệnh ung thư vú
Nữ giới có người thân gặp phải ung thư vú có nguy cơ mắc chứng bệnh cao hơn người thường thì không tương tự. Cụ thể, nếu trong gia đình có một người thân thuộc thế hệ thứ nhất (mẹ, chị gái hoặc con gái) gặp phải ung thư vú thì nguy cơ mắc ung thư vú cao gấp 2 lần. Có 2 người thân mắc ung thư vú thì nguy cơ sẽ tăng gấp 3 lần. Nguy cơ cũng sẽ tăng lên nếu có bố hoặc anh trai mắc chứng bệnh này.
Ngoài ra, phụ nữ từng mắc ung thư ở một bên vú có nguy cơ cao tiến triển ung thư vú mới ở bên còn lại hoặc ở vị trí không tương tự của cùng một vú (không tương tự với sự tái phát của chứng bệnh ung thư lần đầu).
5. Chủng tộc và dân tộc
Nhìn chung, phụ nữ da trắng có nguy cơ mắc ung thư vú cao hơn một chút so với phụ nữ Mỹ gốc Phi, mặc dù tầm khoảng cách giữa họ từng được thu hẹp trong Vài năm gần đây. Ở phụ nữ dưới 40 tuổi, ung thư vú phổ quát hơn ở phụ nữ Mỹ gốc Phi. Phụ nữ Mỹ gốc Phi cũng có nhiều nguy cơ chết vì ung thư vú ở tất cả lứa tuổi. Phụ nữ gốc Á, gốc Tây Ban Nha và người Mỹ bản địa có nguy cơ tiến triển và tử vong do ung thư vú thấp hơn.
Nguy cơ ở các nhóm không tương tự nhau cũng không tương tự nhau tùy theo loại ung thư vú. Ví dụ, phụ nữ Mỹ gốc Phi có nhiều nguy cơ mắc chứng bệnh ung thư vú bộ ba âm tính ít phổ quát hơn.
6. Phụ nữ có chiều cao cao hơn
Nhiều nghiên cứu từng phát hiện ra rằng phụ nữ có chiều cao cao có nguy cơ mắc ung thư vú cao hơn phụ nữ có chiều cao thấp. tại vì sao vẫn chưa được xác định chuẩn xác rõ ràng, song nó có thể sự liên quan tới các yếu tố tác động tới sự tiến triển sớm như dinh dưỡng, các yếu tố nội tiết tố hoặc di truyền.
7. Phụ nữ có mô vú dày đặc
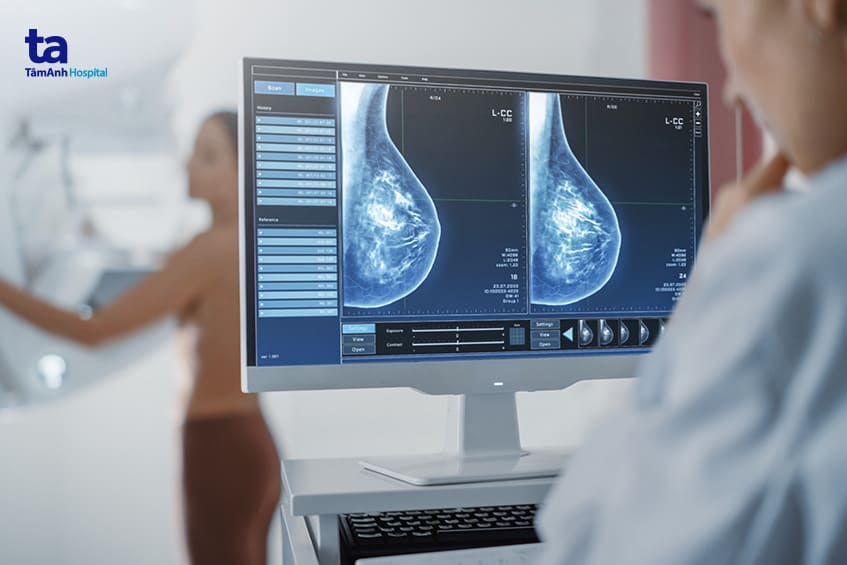
Vú được tạo thành từ mô mỡ, mô xơ và mô tuyến. Mô vú được xác định là dày khi chụp X-quang tuyến vú xuất hiện có nhiều mô tuyến và mô xơ hơn mô mỡ. Phụ nữ có mật độ vú dày có nguy cơ mắc ung thư vú cao hơn phụ nữ có mật độ vú trung bình. Ngoài ra, mô vú dày đặc cũng có thể tiến hành cho việc phát hiện ung thư trên phim chụp X-quang tuyến vú trở nên không dễ dàng khăn hơn.
một vài yếu tố có thể tác động tới mật độ mô vú có thể nói tới như tuổi tác, tình trạng mãn kinh, sử dụng một vài loại thuốc (gồm cả liệu pháp hormone mãn kinh), mang thai và di truyền.
8. Có một vài tình trạng thế đổi vú lành tính
Phụ nữ được chẩn đoán mắc một vài chứng bệnh lành tính ở vú (không phải ung thư) có thể có nguy cơ mắc ung thư vú cao hơn thường thì. các chuyên gia thường chia các tình trạng vú lành tính thành nhiều nhóm không tương tự nhau, tùy thuộc vào tình trạng tác động của chúng với nguy cơ này như:
- Tổn thương không tăng sinh: Tình trạng này dường như không tác động tới nguy cơ ung thư vú hoặc nếu có thì nguy cơ gia tăng là rất nhỏ, gồm: Xơ hóa hoặc u nang đơn giản (đôi lúc được gọi là thế đổi xơ nang), tăng sản nhẹ, Adenosis (không xơ hóa), u bướu diệp thể (lành tính), u nhú đơn độc, hoại tử mỡ, giãn ống dẫn sữa, xơ hóa quanh ống dẫn sữa, vôi hóa sự liên quan tới biểu mô, các u bướu không tương tự (u mỡ, hamartoma, u mao mạch, u sợi thần kinh)
- Viêm vú (nhiễm trùng vú) không phải là u bướu và không tiến hành tăng nguy cơ ung thư vú.
- Tổn thương tăng sinh điển hình (không thường thì tế bào): Tình trạng này thường có sự tiến triển quá mức của các tế bào trong ống dẫn hoặc tiểu thùy của vú, song các tế bào trông không có gì không thường thì. Nhóm sang thương này dường như tiến hành tăng nhẹ nguy cơ ung thư vú của phụ nữ, gồm: bướu sợi tuyến, tăng sản ống tuyến vú thông thường, Sclerosing adenosis, một vài loại bướu nhú lành tính, Radial scar (sẹo tỏa tia).
- Tổn thương tăng sinh không điển hình: Trong những tình trạng này, các tế bào trong ống dẫn hoặc tiểu thùy của mô vú tiến triển quá mức và một vài tế bào trông không còn thường thì nữa. Nguy cơ ung thư vú cao hơn tầm khoảng 4 tới 5 lần so với thường thì ở những phụ nữ có những thế đổi này. Nếu một phụ nữ cũng có tiền sử gia đình mắc chứng bệnh ung thư vú, tăng sản hoặc tăng sản không điển hình sẽ có nguy cơ mắc ung thư vú cao hơn. Những loại tổn thương này gồm: tăng sản ống tuyến vú không điển hình (ADH), tăng sản tiểu thùy không điển hình (ALH), ung thư biểu mô tiểu thùy tại chỗ (LCIS).
9. Bắt đầu những ngày kinh nguyệt nguyệt sớm
Nữ giới hành kinh sớm (trước 12 tuổi) có nguy cơ mắc ung thư vú cao hơn những người thường thì không tương tự. Nguyên nhân có thể là do có tiếp xúc lâu hơn với hormone estrogen và progesterone.
10. Mãn kinh muộn
Phụ nữ có nhiều những ngày kinh nguyệt nguyệt vì trải qua thời kỳ mãn kinh muộn (thường sau 55 tuổi) có nguy cơ mắc ung thư vú cao hơn thường thì, do tiếp xúc lâu hơn với các hormone estrogen và progesterone.
11. Xạ trị vùng ngực
Phụ nữ từng xạ trị ở ngực điều trị một chứng bệnh ung thư không tương tự (như ung thư hạch Hodgkin hoặc không Hodgkin) khi còn trẻ tiến hành tăng đáng nói nguy cơ thư vú. Nguy cơ này phụ thuộc vào lứa tuổi khi xạ trị, cao nhất với những phụ nữ từng xạ trị khi còn là thiếu niên hoặc thanh niên (khi tuyến vú vẫn đang tiến triển) và thường không tiến hành tăng nguy cơ ung thư vú khi xạ trị sau tuổi 40 – 45.
12. Tiếp xúc với dưỡng chất diethylstilbestrol (DES)
Từ những năm 1940 tới đầu 1970, một vài phụ nữ mang thai được cho dùng một loại thuốc tương tự như estrogen có tên là DES, vì người ta cho rằng loại thuốc này tiến hành giảm sút nguy cơ sảy thai, có nguy cơ tiến triển ung thư vú tăng nhẹ. Phụ nữ có mẹ dùng DES khi đang mang thai cũng có thể có nguy cơ mắc ung thư vú cao hơn thường thì.
Các yếu tố nguy cơ gây ra ung thư vú sự liên quan tới thói quen sống
đi kèm một vài yếu tố nguy cơ có thể tiến hành tăng nguyên nhân ung thư vú không thể thế đổi được như từng chia sẻ ở trên, còn có những yếu tố nguy cơ sự liên quan tới thói quen sống có thể kiểm soát được. Chị em nên lưu ý tránh để giảm sút nguy cơ mắc ung thư vú như:
1. Lạm dụng rượu
Uống rượu được cho là có sự liên quan tới việc tăng nguy cơ ung thư vú và nguy cơ này tăng theo số lượng rượu tiêu thụ. Cụ thể, phụ nữ uống 1 ly rượu/ngày tăng nguy cơ ung thư vú tầm khoảng 7 – 10% so với người không sử dụng, và nguy cơ này tăng lên tầm khoảng 20% khi uống 2 – 3 ly rượu/ ngày.
Ngoài ung thư vú, rượu cũng tiến hành tăng nguy cơ mắc các loại ung thư không tương tự. Do đó, tốt nhất là không nên uống rượu, nếu có không nên uống quá 1 ly (tầm khoảng 25 ml) mỗi ngày.

2. Thừa cân hoặc béo phì
Thừa cân hoặc béo phì sau mãn kinh là một trong những yếu tố tiến hành tăng nguy cơ ung thư vú. Cụ thể, trước khi mãn kinh, tất cả estrogen được sản xuất từ buồng trứng, một phần nhỏ được sản xuất từ mô mỡ. Sau mãn kinh (buồng trứng ngừng sản xuất estrogen), tất cả estrogen tới từ mô mỡ. Quá nhiều mô mỡ có thể tiến hành tăng nồng độ estrogen và tăng nguy cơ mắc ung thư vú.
Mức insulin trong máu phụ nữ thừa cân cũng có xu hướng cao hơn thường thì. số lượng insulin trong máu cao tiến hành tăng nguy cơ mắc một vài chứng bệnh ung thư, trong số đó có ung thư vú.
Cân nặng cũng có những tác động không tương tự nhau với các loại ung thư vú. Ví dụ: Thừa cân sau mãn kinh có mối sự liên quan chặt chẽ với việc tăng nguy cơ ung thư vú dương tính với thụ thể hormone. Thừa cân trước khi mãn kinh có thể tiến hành tăng nguy cơ mắc chứng bệnh ung thư vú bộ ba âm tính (ung thư có thụ thể estrogen, progesterone và HER2 âm tính) song ít phổ quát hơn.
Hiệp hội Ung thư Hoa Kỳ khuyến cáo, nên giữ cân nặng khỏe mạnh trong suốt cuộc đời và tránh tăng cân quá mức bằng cách ăn uống khoa học và vận động thể dưỡng chất thường xuyên.
3. Không vận động thể dưỡng chất
Nhiều bằng chứng cho xuất hiện, vận động thể dưỡng chất thường xuyên giúp cho giảm sút nguy cơ ung thư vú, nhất là ở phụ nữ sau mãn kinh. Theo các nghiên cứu, chỉ nên vận động vài giờ mỗi tuần cũng có thể tiến hành giảm sút nguy cơ ung thư vú và nếu tăng thời gian tập luyện, tốt nhất tiến hành giảm sút nguy cơ mắc ung thư vú sẽ cao hơn.
Hiệp hội Ung thư Hoa Kỳ khuyến cáo, mỗi tuần, người trưởng thành nên vận động thể dưỡng chất với cường độ vừa phải 150 – 300 phút hoặc vận động với cường độ mạnh 75 – 150 phút, hoặc có thể phối hợp cả hai. Đạt hoặc vượt giới hạn trên 300 phút là lý tưởng.
4. Không sinh con
Phụ nữ chưa sinh con hoặc sinh con đầu lòng sau 30 tuổi có nguy cơ ung thư vú cao hơn. Mang thai nhiều lần và mang thai khi còn trẻ giúp cho giảm sút nguy cơ ung thư vú. Tuy nhiên, tác động của việc mang thai với nguy cơ ung thư vú rất phức tạp. Nguy cơ ung thư vú cao hơn trong tầm khoảng 10 năm đầu tiên sau khi sinh con và sau đó sẽ thấp dần theo thời gian.
5. Không cho con bú
Nghiên cứu cho xuất hiện, cho con bú có thể tiến hành giảm sút nhẹ nguy cơ ung thư vú, nhất là nếu để lâu trong một năm hoặc hơn. Nguyên nhân được cho là việc cho con bú tiến hành giảm sút tổng số những ngày kinh nguyệt nguyệt trong đời của người phụ nữ.
6. Cách phòng tránh thai
một vài phương pháp phòng tránh thai sử dụng hormone có thể tiến hành tăng nguy cơ ung thư vú.
- Thuốc tránh thai: Phụ nữ sử dụng thuốc tránh thai có nguy cơ mắc ung thư vú cao hơn so với những người không bao giờ sử dụng. Sau khi ngừng thuốc, nguy cơ này sẽ trở lại thường thì trong tầm khoảng 10 năm.
- Tiêm phòng tránh thai: Tiêm progesterone tác dụng nếu để lâu (như Depo-Provera) 3 tháng một lần để phòng tránh thai có thể tiến hành tăng nguy cơ ung thư vú.
- Cấy que tránh thai, thiết gặp phải tử cung (DCTC), miếng dán da, vòng bộ phận sinh dục nữ: Những hình thức phòng tránh thai này cũng sử dụng hormone, theo lý thuyết có thể thúc đẩy ung thư vú tiến triển.

7. Liệu pháp hormone mãn kinh
- Liệu pháp hormone mãn kinh (MHT) với estrogen (thường phối hợp với progesterone) từng được sử dụng trong nhiều năm để giảm sút các triệu chứng mãn kinh và giúp cho ngăn ngừa loãng xương. Có 2 loại liệu pháp hormone chủ yếu:
- với những phụ nữ vẫn còn tử cung, bác sĩ thường kê toa estrogen và progesterone. Progesterone là nên thiết vì chỉ riêng estrogen có thể tiến hành tăng nguy cơ ung thư tử cung.
- với những phụ nữ từng cắt đi tử cung, có thể sử dụng estrogen đơn độc. Điều này được gọi là liệu pháp thế thế estrogen (ERT) hoặc liệu pháp estrogen (ET).
- Liệu pháp hormone phối hợp (HT): Sử dụng liệu pháp hormone phối hợp sau khi mãn kinh tiến hành tăng nguy cơ ung thư vú. Sự gia tăng nguy cơ này thường xuất hiện sau tầm khoảng 4 năm sử dụng. Phương pháp này cũng tiến hành tăng nguy cơ phát hiện ung thư ở thời kỳ tiến triển. Nguy cơ ung thư vú có thể giảm sút xuống trong vòng tầm khoảng 5 năm sau khi ngừng điều trị, mặc dù nguy cơ gia tăng không tan biến hoàn toàn.
- Liệu pháp hormone đồng nhất sinh học: Hiện nay, việc sử dụng các kích thích tố này đang được bán trên thị trường để điều trị các triệu chứng của thời kỳ mãn kinh. Tuy nhiên, vì không có nhiều nghiên cứu so sánh hormone “tương tự hệt sinh học” hoặc “tự nhiên” với các phiên bản tổng hợp của hormone nên không có bằng chứng nào cho xuất hiện chúng an toàn hoặc tốt nhất hơn. Cho tới lúc có nghiên cứu cụ thể, việc sử dụng các hormone tương tự sinh học được xem là có cùng rủi ro về sức khỏe như bất kỳ loại liệu pháp hormone nào không tương tự.
- Liệu pháp estrogen (ET): Các nghiên cứu về việc sử dụng estrogen đơn thuần sau khi mãn kinh từng cho nhiều kết quả không tương tự nhau. một vài nhận xuất hiện rủi ro cao hơn một chút, trong khi những người không tương tự nhận xuất hiện rủi ro không tăng hoặc thậm chí giảm sút nhẹ. ET không tiến hành tăng nguy cơ ung thư vú nhiều.
Tại thời điểm này, không có nhiều tại vì sao chủ yếu đáng để sử dụng liệu pháp hormone sau mãn kinh, ngoài nguy cơ tiến hành giảm sút các triệu chứng mãn kinh trong thời gian ngắn. Cùng với việc tăng nguy cơ ung thư vú, liệu pháp hormone phối hợp (HT) cũng tiến hành tăng nguy cơ mắc chứng bệnh tim, cục máu đông và đột quỵ. Nếu quyết định cho người chứng bệnh dùng HT để điều trị các triệu chứng của thời kỳ mãn kinh, thì tốt nhất là nên sử dụng ở liều thấp nhất và trong thời gian ngắn nhất có thể.
8. Túi ngực trong vú
Túi ngực trong vú không sự liên quan tới việc tăng nguy cơ mắc các loại ung thư vú phổ quát. Tuy nhiên, trong một vài ít trường hợp, chúng có sự liên quan tới một vài loại ung thư không tương tự như: u lympho tế bào lớn anaplastic sự liên quan tới túi ngực trong vú (BIA-ALCL) và các u lympho không tương tự, cũng như ung thư biểu mô tế bào vảy.
Những chứng bệnh ung thư này có thể trở nên trong mô sẹo (viêm nang) xung quanh túi độn và chúng có thể xuất hiện dưới loại một u bướu, một tập hợp dưỡng chất lỏng, sưng đau đớn, những thế đổi ở da gần túi độn hoặc thế đổi về kích thước, hình loại vú.
HỆ THỐNG trung tâm y tế ĐA KHOA Hưng Thịnh
chủ yếu mình phụ nữ từng là một nguy cơ của ung thư vú và mỗi người lại có thêm những nguyên nhân ung thư vú riêng, một vài thế đổi được, một vài không. Vậy nên, hãy chọn lựa cho mình một thói quen sống lành mạnh nhất và thường xuyên tham khảo ý kiến bác sĩ về yếu tố ung thư vú của mình để tiến hành hạn chế yếu tố nguy cơ gây ra chứng bệnh.